Лихорадка Западного Нила
Статья опубликована в соответствии с законом Республики Беларусь
«О санитарно-эпидемическом благополучии населения»
с целью повышения информированности по вопросу обеспечения
санитарной охраны территории и эпидемического благополучия
по карантинным и другим особо опасным инфекциям
Лихорадка Западного Нила – это зоонозная трансмиссивная вирусная инфекция, вызываемая вирусом Западного Нила, которая протекает у человека в виде острого лихорадочного заболевания с симптомами общей интоксикации, умеренного полиаденита, с головными и мышечными болями, в ряде случаев с развитием серозного менингита и менингоэнцефалита.

История распространения
Впервые вирус лихорадки западного Нила был обнаружен в крови больной женщины в 1937 году, в Уганде. Постепенно, у населения Уганды и экваториальной Африки развился иммунитет к заболеванию к началу 70-х, однако, к этому времени вирус перекинулся и на другие регионы. Появились данные о широком распространении заболевания в других странах тропической Африки и Азии. На американском континенте первый случай заболевания был зафиксирован в Нью-Йорке в 1999 году. Наиболее часто современный вирус встречается в странах Средиземноморья: Израиль, Египет, во Франции на побережье Средиземного моря и Корсике, а также в Индии и Индонезии. Особенно частые случаи вируса в последнее время обнаруживаются в США, причём не только в болотистых субтропических регионах страны. Хотя вирус стабильно присутствует в болотах нижнего течения Миссисипи, наиболее крупные вспышки зафиксированы в Нью-Йорке и на северо-западе страны.
Природные очаги заболевания, как показали исследования, присутствуют и в южных регионах бывшего СССР: Армении, Азербайджана, Молдавии,Туркменистана, Таджикистана, Казахстана: в России на юге европейской части и на территории Омской области, на Украине в Одесской области.
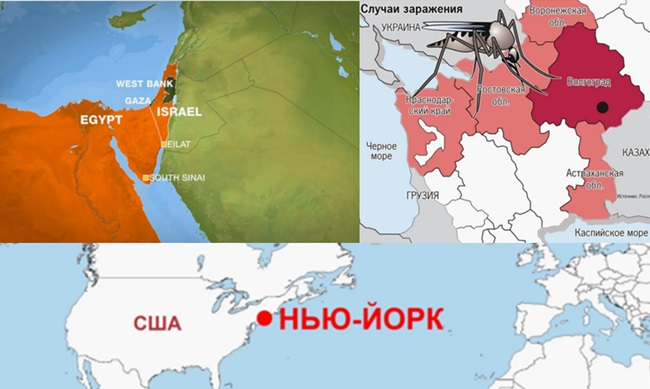
С момента первого обнаружения в России в 1963 г. и вплоть до конца XX столетия о распространении лихорадки было известно в Астраханской области и отдельных обследованных территориях юга европейской и азиатской частей России. Крупная вспышка в 1999 г., затронувшая Астраханскую и Волгоградскую области, Краснодарский край, изменила отношение к этой инфекции. Лихорадка стала рассматриваться как одна из ведущих внутренних угроз для санитарно-эпидемиологического благополучия населения, требующая организации сложной и многоуровневой системы эпидемиологического надзора, включающей мониторинг заболеваемости, изучение иммунной прослойки, зооэнтомологический мониторинг и мониторинг возбудителя. Эпидемический процесс в России имеет свои особенности и характеризуется подъемами заболеваемости с интервалом от 1 года до 8 лет, пре- имущественной регистрацией случаев ЛЗН на юге страны, наличием повышенного риска заболеваний среди лиц в возрасте 60 лет и старше, преобладанием случаев без поражения ЦНС при сохраняющемся устойчивом росте доли нейроинвазивных форм. С 1999 г. существенно увеличилось количество территорий с подтвержденной местной передачей вируса.
Клиническая картина
Инкубационный период обычно составляет 3-8 дней (от 2 дней до 3 недель). Болезнь начинается остро, с озноба и повышения температуры до 38-40 °С. Даже в легких случаях, при которых лихорадочный период составляет 2-3 дня, наблюдается интоксикация, проявляющаяся головной болью, болью в глазных яблоках, миалгией, артралгией и выраженной слабостью, которая сохраняется и после нормализации температуры. Продолжительность лихорадочного периода составляет от 2-3 до 10-12 суток, в среднем 5-7 дней. По данным литературы, наиболее частыми клиническими симптомами болезни являются склерит, конъюнктивит, сыпь, фарингит, полиаденопатия, гепатолиенальный синдром. Часто наблюдаются диспепсические расстройства. Поражения нервной системы в виде менингита и энцефалита наблюдались в единичных случаях. Чаще отмечался доброкачественно протекавший серозный менингит, в редких случаях — тяжелый энцефалит. Картина крови мало неспецифична, чаще имелась тенденция к лейкопении и лимфоцитозу.
Возможные последствия лихорадки Западного Нила могут быть следующими.
- Сохраняющийся мышечный тремор.
- Выраженный астенический синдром (хроническая усталость), может сохраняться даже после выздоровления.
- Парезы черепных нервов и конечностей.
Прогноз и профилактика
Своевременное обращение и лечение снижает риск осложнений и способствует полному выздоровлению в течение 10 дней. При наличии неврологических поражений срок реконвалесценции увеличивается до 30 и более дней. Летальность при нейроинвазивной форме достигает 20%, обычно связана с параличом дыхательной мускулатуры. Описаны длительные (свыше 1 года) депрессивные эпизоды у 33% пациентов, перенесших заболевание. Период сохранения астеновегетативных проявлений в среднем составляет 36 недель, неврологических симптомов – более 8 месяцев.
Специфическая профилактика для людей не разработана, существует лишь эффективный препарат для вакцинации лошадей. Одной из причин отсутствия человеческой вакцины является высокая изменчивость вируса; в настоящее время проходят клинические испытания живые аттенуированные и рекомбинантные субстанции, а также ДНК-вакцина.
К методам неспецифической профилактики болезни относятся своевременное выявление и изоляция больных, ветеринарный контроль над популяциями диких птиц и домашних животных, борьба с комарами (дезинсекция, противомоскитные сетки, спецодежда, репелленты).











